Patient Information for eye conditions
Πώς επηρεάζει ο διαβήτης τα μάτια
Αλλοιώσεις του φακού
Τα ψηλά επίπεδα ζαχάρου στο αίμα τα οποία παρατηρούνται στο διαβήτη προκαλούν πρήξιμο του φακού μέσα στο μάτι με αποτέλεσμα την παροδική αύξηση της μυωπίας, η οποία μπορεί να μεταβάλλεται μέρα με τη μέρα. Γι’αυτό το λόγο ασθενείς με διαβήτη δέν πρέπει να μετρούνται για γυαλιά εάν το ζάχαρο δεν είναι σταθερό.
Επίσης οι διαβητικοί ασθενείς παρουσιάζουν καταρράκτη νωρίτερα απο τους μή διαβητικούς, και σε ορισμένες περιπτώσεις παρουσιάζουν καταρράκτη που προχωρά πολύ γρήγορα.
Αλλοιώσεις αμφιβληστροειδούς
Διαβητική αμφιβληστροειδοπάθεια
Ο αμφιβληστροειδής είναι η μεμβράνη νευρικού ιστού που ανιχνεύει το φώς και μας δίνει το αίσθημα της όρασης. Σε αρκετούς ασθενείς με διαβήτη, και ειδικά σε ασθενείς με κακό έλεγχο του ζαχάρου ή/και μακροχρόνιο διαβήτη παρουσιάζονται αλλοιώσεις των αγγείων του αμφιβληστροειδούς. Αυτές οι αλλοιώσεις οδηγούν αρχικά σε μικρές αιμορραγίες και αργότερα σε ισχαιμία του αμφιβληστροειδή. Η ισχαιμία προκαλεί την δημιουργία νέων αγγείων τα οποία όμως είναι εύθραυστα, διαρρέουν υγρό και αιμορραγούν, χωρίς να βελτιώνουν την αιμάτωση του αμφιβληστροειδούς. Αυτό το στάδιο ονομάζεται παραγωγική διαβητική αμφιβληστροειδοπάθεια.
Εδώ μπορεί να επέμβει ο οφθαλμίατρος με τη θεραπεία με laser, η οποία έχει σαν αποτέλεσμα την ατροφία των νέων αγγείων. Αν δέν γίναει θεραπέια σε αυτό το στάδιο τότε υπάρχει κίνδυνος για μεγάλη αιμορραγία μέσα στο μάτι η οποία μπορεί να μειώσει δραματικά την όραση. Ευτυχώς και σε αυτό το στάδιο μπορεί να επέμβει ο οφθαλμίατρος με χειρουργική επέμβαση (Υαλοειδεκτομή) για αφαίρεση της αιμορραγίας αν χρειαστεί. Υπάρχουν περιπτώσεις όμως στις οποίες τα νέα αγγεία προκαλούν πολύ σοβαρές επιπλοκές που θα συζητηθούν πιο κάτω.
Διαβητικό οίδημα ωχράς κηλίδας
Με τον ίδιο τρόπο που ο διαβλήτης επηρεάζει όλα τα αγγεία του αμφιβληστροειδούς, μπορεί να προκαλέσει αλλοιώσεις στα αγγεία της κεντρικής περιοχής του αμφιβληστροειδούς (ωχρά κηλίδα).
Οι αλλοιώσεις των αγγείων προκαλούν αιμορραγίες και διαρροή υγρού προκαλώντας οίδημα της ωχράς κηλίδας.
Η περιοχή αυτή είναι υπεύθυνη για την κεντρική όραση, και ώς εκ τούτου μπορεί να δυσκολεύεται ο ασθενής σε δραστηριότητες όπως το διάβασμα και η οδήγηση.
Εκτός απο τον καλό έλεγχο του διαβήτη, ο οφθαλμίατρος μπορεί να επέμβει με θεραπεία με laser ή με ενέσεις στο μάτι ή συνδυασμό των δύο.
Οι ενέσεις καθώς και το laser είναι ανώδυνα και έχουν θεαματικά αποτελέσματα, ειδικά σε περιπτώσεις που το πρόβλημα έχει ανιχνευτεί νωρίς.
Σοβαρές επιπλοκές του διαβήτη
Νεοαγγειακό γλαύκωμα
Όπως αναφέρθηκε πιο πάνω, ο διαβήτης προκαλεί τη δημιουργία νέων αγγείων λόγω ισχαιμίας. Εκτός απο τον αμφιβληστροειδή, νεόπλαστα αγγεία μπορεί να δυμιουργηθούν και στο μπροστινό μέρος του ματιού πάνω στην ίριδα. Σε αυτή τη θέση μπορούν να φράξουν την παροχέτευση του υγρού απο το μάτι και να προκαλέσου ραγδαία αύξηση της πίεσης του ματιού. Αν και η θεραπεία με ενέσεις και laser βοηθά να σταθεροποιηθεί το μάτι η πρόγνωση για την όραση δέν είναι πολύ καλή.
Ελκτική Αποκόλληση αμφιβληστροειδούς
Τα νεόπλαστα αγγεία που δημιουργούνται στον αμφιβληστροειδή μπορούν να προκαλέσουν ινώδης μεμβράνες στη επιφάνεια του αμφιβληστροειδούς. Οι μεμβράνες αυτές προκαλούν έλξη και αποκόλληση του αμφιβληστροειδούς, που απειλεί την όραση. Με τις νέες τεχνικές στην χειρουργική υαλοειδούς/αμφιβληστροειδούς αυτές οι καταστάσεις είναι διαχειρίσιμες, χρειάζονται όμως πολύωρες και πολύπλοκες χειρουργικές επεμβάσεις.
Θεραπείες
Laser
Η θεραπεία με laser εφαρμόζεται στο ιατρείο και είναι η καλύτερη θεραπεία για την αντιμετώπιση της νεοαγγείωσης και των σοβαρών επιπλοκών του διαβήτη, μειώνοντας σημαντικά το ποσοστό απώλειας όρασης σύμφωνα με μεγάλες επιστημονικες μελέτες. Οι ίδιες μελέτες έχουν επίσης επισημάνει την χρησιμότητα του laser χαμηλότερης ισχύος στη σταθεροποίηση της όρασης στο διαβητικό οίδημα ωχράς κηλίδας, ενώ το νεότερου τύπου subtheshold laser έχει καλά αποτελέσματα χωρίς να προκαλεί παράπλευρη ζημιά στον αμφιβληστροειδή.
Ενέσεις
Η νεότερη θεραπεία για το διαβητικό οίδημα ωχράς είναι οι ενέσεις μέσα στην κοιλότητα του ματιού (ενδουαλοειδικές ενέσεις) με φάρμακα σταματούν τη διαρροή υγρού απο τα αγγεία, μειώνοντας ή και εξαλείφοντας το οίδημα της ωχράς με βελτίωση της όρασης. Οι ενέσεις είναι ανώδυνες και γίνονται στο ιατρείο. Ανάλογα με τη σοβαρότητα της περίπτωσης μπορεί να χρειαστούν αρκετές ενέσεις ή και συνδυασμός με laser.
Επιπλοκές της ψηλής Μυωπίας
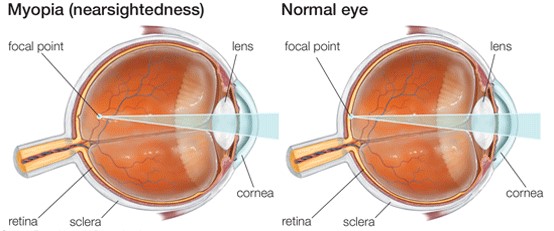
Τι είναι η μυωπία?
Για να καταλάβουμε τι είναι η μυωπία πρέπει να έχουμε αντίληψη του πώς δουλεύει το μάτι. Το φως περνά μέσα από το διαυγές μπροστινό μέρος του ματιού (κερατοειδής) και εστιάζεται από τον φακό του ματιού πάνω στον αμφιβληστροειδή, την μεμβράνη που ανιχνεύει το φως. Μυωπία είναι μια πολύ κοινή κατάσταση στην οποία το φως δεν εστιάζεται στον αμφιβληστροειδή αλλά πιο μπροστά, δημιουργώντας θολή εικόνα. Αυτό συμβαίνει συνήθως επειδή το μάτι είναι μακρύτερο του κανονικού, η σε πολύ λίγες περιπτώσεις προέρχεται από τον κερατοειδή ή τον φακό.
Τα γυαλιά και οι φακοί επαφής διορθώνουν την μυωπία αλλάζοντας την πορεία του φωτός με αποτέλεσμα το φως να εστιάζεται στον αμφιβληστροειδή και να δημιουργεί καθαρή εικόνα.
Ποια είναι τα αίτια της μυωπίας?
Η μυωπία συνήθως αρχίζει στην παιδική/εφηβική ηλικία και μεγαλώνει με τον καιρό. Σε μικρούς/μεσαίους βαθμούς τείνει να σταθεροποιείται με την ενηλικίωση, ενώ σε μεγάλους βαθμούς μπορεί να συνεχίσει να αυξάνεται ανεξαρτήτως της ηλικίας.
Τα αίτια της μυωπίας είναι πολυπαραγοντικά. Σίγουρα υπάρχει κληρονομικότητα και παιδιά γονιών με μυωπία έχουν αυξημένο ρίσκο να παρουσιάσουν μυωπία. Επίσης μελέτες έχουν δείξει πως η παρατεταμένη ασχολία με διάβασμα ή ηλεκτρονικές συσκευές σε κοντινή απόσταση στην παιδική ηλικία αυξάνουν το βαθμό της μυωπίας. Συστήνεται τα παιδιά να περνούν λίγες ώρες την εβδομάδα σε ανοιχτούς χώρους όπου το βλέμμα θα εστιάζεται σε μακρινή απόσταση.
Μέχρι σήμερα δεν υπάρχουν άλλες αποτελεσματικές θεραπείες για περιορισμό του βαθμού της μυωπίας.
Ποιες είναι οι επιπλοκές της μυωπίας?
Στις πλείστες των περιπτώσεων και ειδικά σε χαμηλούς βαθμούς δεν υπάρχουν επιπλοκές λόγω της μυωπίας, και το μόνο που χρειάζεται είναι γυαλιά, φακοί επαφής ή και διόρθωση με laser ή ενδοφακό για να έχουμε καλή όραση.
Ασθενείς με μυωπία, και ειδικότερα αυτοί με ψηλή μυωπία (πάνω από 6 διοπτρίες) έχουν αυξημένο ρίσκο για αποκόλληση του αμφιβληστροειδούς. Αυτό συμβαίνει για διάφορους λόγους. Λόγω της ανατομίας του μυωπικού ματιού (αυξημένο μέγεθος) λεπταίνει ο αμφιβληστροειδής και είναι πιο ευάλωτος σε ρωγμές. Επίσης το ρίσκο αποκόλλησης του υαλοειδούς (η πρόδρομος κατάσταση για δημιουργία ρωγμής) είναι αυξημένο καθώς και η παρουσία διαφόρων εκφυλίσεων του αμφιβληστροειδούς που προδιαθέτουν σε ρωγμές.
Ασθενείς με μυωπία έχουν επίσης μικρή αύξηση στην πιθανότητα να εμφανίσουν καταρράκτη ή γλαύκωμα.
Παθολογική μυωπία
Σε ένα μικρό ποσοστό ασθενών με ψηλή μυωπία εμφανίζονται διάφορες εκφυλίσεις (φθορές) των ιστών του ματιού που μπορεί να επηρεάσουν σημαντικά την όραση. Αυτή η κατάσταση ονομάζεται παθολογική μυωπία. Στην πιο σοβαρή της μορφή προκαλεί ατροφία του αμφιβληστροειδούς στο κέντρο της όρασης λόγω λέπτυνσης των ιστών που θρέφουν τον αμφιβληστροειδή. Αυτό δυστυχώς μπορεί να προκαλέσει σοβαρή απώλεια στην κεντρική όραση.
Σε μερικούς ασθενείς μπορεί λόγω αυτής της φθοράς να δημιουργηθούν νεόπλαστα παθολογικά αγγεία που διαρρέουν υγρό ή αιμορραγούν κάτω από τον αμφιβληστροειδή προκαλώντας απότομη απώλεια κεντρικής όρασης. Ευτυχώς υπάρχουν αποτελεσματικές θεραπείες για αντιμετώπιση αυτής της επιπλοκής είτε με θεραπεία με ενέσεις στο μάτι ή χειρουργική επέμβαση. Για το καλύτερο δυνατό αποτέλεσμα ο ασθενής πρέπει να δεί τον οφθαλμίατρο του χωρίς καθυστέρηση εάν αντιληφθεί οποιαδήποτε αλλοίωση της όρασης.
Ένα άλλο αποτέλεσμα της ιδιαιτερότητας του σχήματος του μυωπικού ματιού είναι η έλξη στον αμφιβληστροειδή στο κέντρο της όρασης (ωχρά κηλίδα) που προκαλεί μείωση της όρασης από διαχωρισμό των στοιβάδων του αμφιβληστροειδούς (ρετινόσχιση) και σε ορισμένες από αυτές τις περιπτώσεις οπή της ωχράς ή και περιορισμένη αποκόλληση της ωχράς που μπορεί να εξελιχτεί και σε ολική αποκόλληση αμφιβληστροειδούς. Αυτά τα περιστατικά μπορούν να αντιμετωπιστούν με επιτυχία με χειρουργικές επεμβάσεις.
Πρέπει να σημειωθεί ότι οι πιο πάνω μέθοδοι διόρθωσης της μυωπίας (φακοί, γυαλιά, laser κτλ.) διορθώνουν το οπτικό μέρος του προβλήματος και όχι το ανατομικό (δηλαδή το αυξημένο μέγεθος του ματιού). Έτσι έστω και με τη διόρθωση της μυωπίας ο κίνδυνος επιπλοκών παραμένει ο ίδιος με ένα μάτι που δεν έχει υποστεί διόρθωση.
Τί μπορώ να κάνω για αποφυγή των επιπλοκών της μυωπίας?
Όπως αναφέρθηκε πιο πάνω δεν υπάρχει αποτελεσματικός τρόπος ελέγχου της αύξησης της μυωπίας. Ο ασθενής με μυωπία (έστω και εάν έχει υποβληθεί σε διόρθωση με laser στο παρελθόν) θα πρέπει να εξετάζεται συχνά από τον οφθαλμίατρο του με βυθοσκόπηση (εξέταση του πίσω μέρους του ματιού) για την έγκαιρη διάγνωση επιπλοκών της μυωπίας. Στα αρχικά στάδια αυτών των επιπλοκών οι θεραπείες που προσφέρουμε είναι πιο απλές και πιο αποτελεσματικές για τη διατήρηση καλής όρασης. Συμπτώματα όπως μείωση ή παραμόρφωση της όρασης, καινούργια μαύρα στίγματα ή φωταψίες πρέπει να προτρέπουν άμεσα σε έλεγχο από τον οφθαλμίατρο.
Αποκόλληση Αμφιβληστροειδούς
Τι είναι η αποκόλληση αμφιβληστροειδούς;
Ο αμφιβληστροειδής είναι μια λεπτή μεμβράνη νευρικού ιστού που βρίσκεται στην εσωτεριή πλευρά του τοιχώματος του ματιού. Περιέχει τα κύτταρα (φωτουποδοχείς) που ανιχνεύουν το φώς και μας δίνουν το αίσθημα της όρασης. Σαν αναλογία, μπορούμε να περιγράψουμε το αμφιβληστροειδή σαν το φίλμ μιας φωτογραφικής μηχανής.
Η αποκόλληση του αμφιβληστροειδούς προκαλείται λόγω της δημιουργίας ρηγμάτων ή οπών στον αμφιβληστροειδή που επιτρέπουν σε υγρό από το εσωτερικό του ματιού να εισχωρήσει κάτω από τον αμφιβληστροειδή και να τον χωρίσει από το υπόλοιπο τοίχωμα του ματιού. Επειδή οι φωτουποδοχείς του αμφιβληστροειδούς είναι εξαρτημένοι για την κανονική τους λειτουργία από το τοίχωμα του ματιού, η αποκόλληση προκαλεί δυσλειτουργία των φωτουποδοχέων και απώλεια όρασης. Η αποκόλληση μπορεί να είναι ολική ή μερική, και μπορεί να επηρεάζει ή όχι το κέντρο της όρασης.
Η αποκόλληση αμφιβληστροειδούς είναι συνήθως αποτέλεσμα της φυσικής γήρανσης του ματιού και γενετικής προδιάθεσης, και μόνο σε ελάχιστες περιπτώσεις σχετίζεται με κάτι που έχει κάνει ο ασθενής (π.χ. άσκηση, σήκωμα βάρους ή τραυματισμός).
Ποια είναι τα συμπτώματα;
Πολλοί ασθενείς παρατηρούν μαύρα στίγματα (σαν έντομα) ή λάμψεις μερικές μέρες πρίν την αρχή της αποκόλλησης.
Σε αυτή την περίοδο δημηουργούνται τα ρήγματα στον αμφιβληστροειδή τα οποία προκαλούν την αποκόλληση.
Σε αυτό το στάδιο η θεραπεία είναι απλή με τη χρήση Laser στο ιατρείο, και είναι σημαντικό ο ασθενής να δεί τον οφθαλμίατρο του σε αυτό το στάδιο ετσι ώστε αν αποφευχθεί η αποκόλληση.
Εαν δημιουργηθεί αποκόλληση τότε ο ασθενής συνήθως παρατηρεί απώλεια της όρασης σε μερικό ή και όλο το πεδίο της όρασης στο επηρεαζόμενο μάτι.
Υπάρχει θεραπεία;
Ναι. Με τις σύγχρονες χειρουργικές τεχνικές μπορούμε να επαναφέρουμε τον αμφιβληστροειδή στην θέση του και να σφραγίσουμε τα ρήγματα και τις οπές, διασφαλίζοντας έτσι τη διατήρση της όρασης. Αυτές οι επεμβάσεις έχουν γενικά πολύ ψηλά ποσοστά επιτυχίας με καλή όραση μετά απο την επέμβαση. Κάθε ασθενής είναι ξεχωριστή περίπτωση και η ποιότητα της όρασης μετεγχειρητικά εξαρταται από διάφορους παράγοντες που θα συζητηθούν με τον χειρουργό πρίν απο μια επέμβαση.
Υπάρχει Πρόληψη;
Σε γενικές γραμμές δέν υπάρχει κάτι που μπορεί να κάνει κάποιος για να αποτρέψει μια αποκόλληση, εκτός απο την έγκαιρη εξέταση απο τον οφθαλμίατρο του ΑΜΕΣΩΣ μόλις παρατηρηθούν συμπτώματα (‘μυγάκια’, σκιές, λάμψεις ή απότομη μείωση όρασης). Σε αυτό το στάδιο όπως αναφέρθηκε και πιο πάνω δημιουργούνται ρήγματα στον αμφιβληστροειδή, τα οποία μπορεί να σφραγιστούν με χρήση φωτοπηξίας (Laser) στο ιατρείο προτού να προκαλέσουν αποκόλληση του αμφιβληστροειδούς. Άν η αποκόλληση έχει ήση αρχίσει τότε πρέπει να αντιμετωπιστεί με χειρουργική επέμβαση.
Πού γίνονται οι επεμβάσεις;
Οι επεμβάσεις διενεργούνται απο οφθαλμίατρους εξειδικευμένους στη χειρουργική αμφιβληστροειδούς σε κατάλληλα εξοπλισμένα κέντρα με χρήση μηχανημάτων τελευταίας τεχνολογίας όπως αυτά που χρησιμοποιούνται σε μεγάλα κέντρα σε όλο τον κόσμο. Στην Κύπρο υπάρχει πολύ ψηλό επίπεδο εξοπλισμού και εμπειρίας των χειρουργών σε τέτοιου είδους επεμβάσεις, και δεν χρειάζεται πλέον ο ασθενής να ταξιδέψει στο εξωτερικό όπως στο παρελθόν.
Πώς θα είναι η επέμβαση;
Η επέμβαση για διόρθωση της αποκόλλησης του αμφιβληστροειδούς διαρκεί 1-2 ώρες ανάλογα με το περιστατικό. Η πιο συνηθισμένη μορφή αναισθησίας είναι η τοπική, με την οποία ο ασθενής είναι ξύπνιος κατα τη διάρκεια της επέμβασης αλλά δεν νιώθει καθόλου πόνο. Δέν χρειάζεται συνήθως διαμονή στην κλινική και ο ασθενής μπορεί να πάει σπίτι αμέσως μετά την επέμβαση. Για λίγες μέρες μετά την επέμβαση ο ασθενής νιώθει μικροενοχλήσεις σαν ξένο σώμα στο μάτι αλλά όχι σοβαρό πόνο.
Μετά την επέμβαση χρειάζεται χρήση σταγόνων για περίπου ένα μήνα, και παρακολούθηση απο το χειρουργό. Ανάλογα με την περίπτωση η όραση αρχίζει να βελτιώνεται σε λίγες εβδομάδες.
Για περισσότερες πληροφορί ες μπορείτε να επισκευθείτε τις πιο κάτω ιστοσελίδες:
Ηλικιακή εκφύλιση της ωχράς κηλίδας.
Η ηλικιακή εκφύλιση της ωχράς κηλίδας είναι μια απο τις πιο κοινές αιτίες απώλειας όρασης παγκοσμίως στις ανεπτυγμένες χώρες. Είναι μια ομάδα παθήσεων που επηρεάζουν τη λειτουργία της ωχράς κηλίδας. Εμφανίζονται συνήθως μετά την ηλικία των 50 χρόνων και έχουν κοινό χαρακτηριστικό την εκφύλιση (φθορά) του αμφιβληστροειδούς. Χωρίζονται σε γενικές γραμμές στην ξηρή και υγρή μορφή.
Η ξηρή μορφή χαρακτηρίζεται απο σταδιακή ‘φθορά΄του αμφιβληστροειδούς με συνέπεια την απώλεια φωτοκυττάρων και μείωση της όρασης.
Η υγρή μορφή συνήθως εξελίσσεται απο την ξηρή μορφή. Σε αυτή την περίπτωση δημιουργούνται νεόπλαστα αγγεία κάτω απο τον αμφιβληστροειδή τα οποία είναι εύθραυστα και διαρρέουν υγρό, προκαλώντας πρήξημο στην ωχρά κηλίδα, ή μπορεί να αιμορραγήσουν προκαλώντας σοβαρή απώλεια όρασης.
Ποιά είναι τα συμπτώματα;
Στην ξηρή ΗΕΩ ο ασθενής παρατηρεί σταδιακή μείωση της κεντρικής όρασης η οποία προχωρά αργά και συνήθως παίρνει χρόνια πριν επηρεάσει την όραση σε βαθμό που να επηρεάζει την καθημερινότητα του ασθενή (όπως π.χ. οδήγηση). Σε μερικές περιπτώσεις παρατηρείται ήπια παραμόρφωση της όρασης ή απώλεια μέρους της κεντρικής όρασης.
Τα πρώτα συμπτώματα της υγρής ΗΕΩ είναι απότομη μείωση της όρασης που συχνά συνοδεύεται με παραμόρφωση της όρασης (π.χ. ένα ίσιο αντικείμενο να αντιλαμβάνεται καμπυλωτό). Η όραση συνήθως παρουσιάζει ραγδαία μείωση σε μικρό χρονικό διαστημα. Αυτή η μορφή ευθύνεται για τις περισσότερες περιπτώσεις σοβαρής απώλειας όρασης λόγω ΗΕΩ.
Υπάρχει πρόληψη;
Η αποφυγή του καπνίσματος και ρύθμιση των καρδιαγγειακών παραγόντων (αρτηριακή πίεση, χοληστερόλη, παχυσαρκία) βοηθά στη μείωση του ρίσκου. Μελέτες έχουν επίσης αποδείξει πως ορισμένες βιταμίνες και συμπληρώματα διατροφής μειώνουν το ρίσκο εξέλιξης της ΗΕΩ.
Η συχνή εξέταση απο τον οφθαλμίατρο και κυρίως η άμεση εξέταση σε περίπτωση απότομης αλλαγής στην όραση είναι κρίσιμης σημασίας για πρόληψη της απώλειας όρασης.
Υπάρχει θεραπεία;
Η ξηρή μορφή της ΗΕΩ δυστυχώς στο παρόν στάδιο δεν έχει κάποια θεραπεία για επανάκτηση της χαμένης όρασης. Υπάρχει έντονο ερευνητικό ενδιαφέρον στον τομέα και αναμένονται αποτελεσματικές θεραπείες στα επόμενα λίγα χρόνια. Σήμερα η καλύτερη θεραπεία είναι η πρόληψη με καλή διατροφή και υγιεινό τρόπο ζωής. Πολύ σημαντική είναι και η χρήση βοηθημάτων χαμηλής όρασης που μεγιστοποιούν τη αξιοποίηση της υπάρχουσας όρασης.
Υπάρχουν διάφορες θεραπείες για την υγρή μορφή της ΗΕΩ. Μεγάλες μελέτες έχουν αναδείξει τις ενέσεις αναστολέων του αυξητικού παράγοντα του ενδοθηλίου των αγγείων (VEGF) ως την πλέον αποτελεσματική θεραπεία για σταθεροποίηση της όρασης, και σε πολλές περιπτώσεις σημαντική βελτίωση.
Εκτός απο τις ενέσεις υπάρχουν θεραπείες που χρησιμοποιούνται σε ορισμένα περιστατικά ανάλογα με τον τύπο της υγρής ΗΕΩ ή πιο συχνά σαν συμπληρωματική θεραπεία σε συνδυασμό με ενέσεις. Σε αυτές τις θεραπείες περιλαμβάνονται θεραπείες με θερμικό laser, φωτοδυναμική θεραπεία και ακτινοθεραπεία.
Η εξέλιξη των αναστολέων το VEGF έχει μεταμορφώσει την πρόγνωση της υγρής ΗΕΩ τα τελευταία 10 χρόνια με θεαματικά αποτελέσματα. Είναι ξεκάθαρο όμως πως για να έχουμε τα επιθυμητά αποτελέσματα ο ασθενής πρέπει να μην καθυστερήσει να επισκεφθεί τον οφθαλμίατρο του μόλις εμφανιστούν συμπτώματα και να μην καθυστερήσει να ξεκινήσει θεραπεία εάν χρειάζεται. Ελπίζουμε πως στο άμεσο μέλλον θα έχουμε εξίσου αποτελεσματικές θεραπείες και για την ξηρή ΗΕΩ.

Ο Ανδρέας Κοντός είναι απόφοιτος του University of Manchester με πτυχία νευροεπιστημών και ιατρικής με πρώτη διάκριση το 2005. Ειδικεύτηκε στην οφθαλμολογία στο Moorfields Eye Hospital και στη συνέχεια εξειδικεύτηκε στις παθήσεις του αμφιβληστροειδούς και ειδικότερα στη χειρουργική υαλοειδούς/αμφιβληστροειδούς με fellowships στο St Thomas’ Hospital και Moorfields Eye Hospital του Λονδίνου, δυο από τα καλύτερα κέντρα εκπαίδευσης παγκόσμια.
Services
For Patients
© 2020 IPC Real Estates. All rights reserved. Designed & Developed by Enigma Web Solutions Operated by Enigma.
